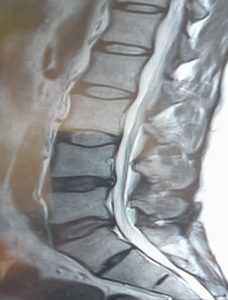
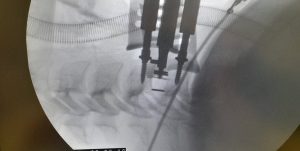
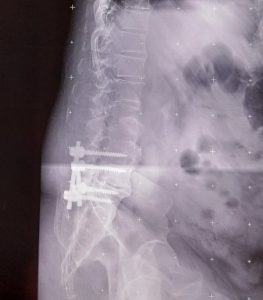
Αρθοπλαστική δίσκου
Η τεχνολογία για την αντικατάσταση του δίσκου (αρθροπλαστική δίσκου) έχει αναπτυχθεί τα τελευταία 40 χρόνια. Ωστόσο, υπάρχει ένα σημαντικό εμπόδιο στον σχηματισμό ενός τεχνητού μεσοσπονδύλιου δίσκου: η δυσκολία να δημιουργηθεί ένα πιστό αντίγραφο του μεσοσπονδύλιου δίσκου και ως προς το σχεδιασμό όσο και ως προς τη λειτουργία λόγω της πολυπλοκότητάς του.
Αυτή η αντικατάσταση θα πρέπει, επίσης, να επιτρέπει την πλήρη κινητικότητα της σπονδυλικής στήλης όπως και την στήριξη του κορμού για όλη την υπόλοιπη ζωή του ασθενούς. Για να επανέλθει η κινητικότητα και να επιτύχει η αρθροπλαστική δίσκου, η πηγή του πόνου πρέπει να είναι περιορισμένη στο μεσοσπονδύλιο διάστημα και μόνο και η εκτίμηση των μικρών αρθρώσεων πρέπει να είναι σημαντική παράμετρος στη διάγνωση της χαμηλής εμμένουσας οσφυαλγίας (εκφυλισμένες μικρές αρθρώσεις που μπορεί να είναι πηγή πόνου οσφυαλγίας, αποκλείουν την αρθροπλαστική δίσκου σαν μέθοδο αντιμετώπισης χαμηλής οσφυαλγίας).
Εάν ο ασθενής έχει πάσχουσες ή κατεστραμμένες τις μικρές αρθρώσεις από σπονδυλοαρθρίτιδα δεν είναι κατάλληλος υποψήφιος για αρθροπλαστική δίσκου. Η σύγχρονη τεχνολογία στον τομέα του μεσοσπονδύλιου δίσκου έχει να προτείνει τη χρήση τεχνητού πυρήνα του δίσκου και ολική αντικατάσταση του δίσκου με τοποθέτηση εμφυτεύσιμης συσκευής διαφόρων βαθμών ελευθερίας κίνησης.
α) Αντικατάσταση με τεχνητό πυρήνα
Οι αρχικές προσπάθειες για το σχεδιασμό τεχνητών πυρήνων εστίασαν στη δημιουργία ενός πιστού αντίγραφου με την ίδια μηχανική λειτουργία με τον πυρήνα του μεσοσπονδύλιου δίσκου του οργανισμού. Στη συνέχεια, με ανοιχτή προσπέλαση, αφαιρούνταν ο εκφυλισμένος πυρήνας και αντικαθίστατο από τον τεχνητό. Ο στόχος είναι να αποκατασταθεί η φυσιολογική τάση στον ινώδη δακτύλιο γύρω από τον πυρήνα του δίσκου και φυσικά να επανέλθει και το φυσιολογικό ύψος στο μεσοσπονδύλιο διάστημα.
Το 1988 κάποιοι επιστήμονες ανέπτυξαν έναν τεχνητό πυρήνα που αποτελείται από PVA μέσα σε ένα εξωτερικό κάλυμμα από πολυαιθυλένιο (Prosthetic Disc Nucleus, PDN) . Το κάλυμμα είναι ένα ημιδιαπερατό πλέγμα το οποίο έχει την ιδιότητα να απορροφά νερό και να διογκώνεται. Τοποθετείται στο κατάλληλο σημείο με οπίσθια ή προσθιοπλάγια προσπέλαση. Η συσκευή λόγω της ιδιότητας του εξωτερικού τμήματος να απορροφά νερό διογκώνεται και κατά κάποιο τρόπο ‘’κλειδώνει’’ στο σημείο που τοποθετήθηκε. Το τελικό αποτέλεσμα είναι ασυμπίεστο και ανταποκρίνεται στη στήριξη του φορτίου και στη μεταφορά του στις γύρω δομές.
Διάφορες μελέτες έδειξαν ότι τα κλινικά αποτελέσματα, όσον αφορά τον περιορισμό των συμπτωμάτων και την αποκατάσταση του φυσιολογικού ύψους του μεσοσπονδυλίου διαστήματος, είναι ικανοποιητικά σε ασθενείς που είχαν υποβληθεί σε θεραπεία με αυτήν την τεχνική. Η συσκευή συνέχισε να παράγεται με κάποιες βελτιώσεις. Η επιπλοκή που εμφανίζεται συχνότερα σε αυτήν την τεχνική είναι η μετατόπιση του τεχνητού πυρήνα και συμβαίνει σε ποσοστό 12-26% των ασθενών.
Στα πλεονεκτήματα περιλαμβάνονται η ικανότητα της συσκευής να διαμορφώνεται σε διάφορα σχήματα ανάλογα με το χώρο όπου αυτή τοποθετείται (και εφαρμόζει όπως το κλειδί στην κλειδαριά), η καλύτερη κατανομή των δυνάμεων που επιτυγχάνεται και ο περιορισμένος μηχανικός τραυματισμός κατά την εισαγωγή της. Μεγάλος αριθμός τέτοιων συσκευών αναπτύσσεται και υποβάλλεται σε κλινική έρευνα.
Απαραίτητα για την μελλοντική χρήση τέτοιων συσκευών είναι ο καθορισμός των ενδείξεων όπου αυτή η μέθοδος θα μπορεί να χρησιμοποιηθεί όπως και η ανάπτυξη τεχνικών για την εισαγωγή τους. Αν το μέγεθος αυτών των συσκευών είναι μεγάλο, ο κίνδυνος για μετατόπιση και η δυσκολία κατά την τοποθέτηση θα είναι μεγαλύτεροι. Αν, πάλι, το μέγεθος είναι μικρό, και δεν εφαρμόζει σωστά τότε δεν θα έχουμε το επιθυμητό κλινικό αποτέλεσμα.
Τελευταίες μελέτες δείχνουν αποτελέσματα λιγότερο καλά από το επιθυμητό
β) Ολική αντικατάσταση του δίσκου
Η χρήση συσκευών για ολική αντικατάσταση του μεσοσπονδύλιου δίσκου επιτρέπει την αφαίρεση του πηκτοειδούς πυρήνα και του ινώδους δακτυλίου γύρω από αυτόν, στοιχεία που έχουν εκφυλισθεί και αποτελούν πηγή πόνου. Πολλά σχέδια αναπτύσσονται που διαφοροποιούνται ως προς τις μεταλλικές ή πλαστικές επιφάνειες, τον περιορισμό ή όχι ελευθερίας κίνησης των εξαρτημάτων του εμφυτεύματος και τα χαρακτηριστικά αγκύρωσης μεταξύ των σπονδύλων
Το 2004, ο δίσκος Charite υποβλήθηκε σε δοκιμαστικό έλεγχο που έδειξε ότι η βελτίωση της κινητικότητας και ο περιορισμός του πόνου ήταν άμεσοι, διήρκησαν στη διετή παρακολούθηση των ασθενών και ήταν παρεμφερή στις δύο ομάδες. Οι ασθενείς που είχαν υποβληθεί σε ολική αντικατάσταση του δίσκου ήταν πιο ικανοποιημένοι και αυτό αποδίδεται στην απουσία μετεγχειρητικών περιορισμών σε σχέση με τους ασθενείς που είχαν υποβληθεί σε σπονδυλοδεσία όπου οι περιορισμοί αυτοί είναι απαραίτητοι. Αναφέρθηκαν περιπτώσεις μικρής μετακίνησης του τεχνητού δίσκου, αλλά καμιά περίπτωση σοβαρής μετατόπισης δεν παρουσιάστηκε. Επιπλέον, και ο ακτινολογικός έλεγχος επιβεβαίωσε τη διατήρηση του ύψους του μεσοσπονδυλίου διαστήματος και τη σωστή θέση των σπονδύλων και του εμφυτεύματος που σχετιζόταν με το ικανοποιητικό κλινικό αποτέλεσμα.
Ο δίσκος Charite στη σύγχρονη μορφή του αποτελείται από δύο τελικές πλάκες κοβαλτίου-χρωμίου με έξι προεξοχές για αγκύρωση στην κάτω επιφάνεια του καθενός σε μεγέθη και καμπυλότητες που ποικίλουν. Η πάνω και η κάτω κοίλες επιφάνειες των τελικών πλακών είναι σε επαφή με έναν λείο, πολύ υψηλού μοριακού βάρους κινητό πυρήνα από πολυαιθυλένιο. Αυτού του είδους οι επιφάνειες προσομοιάζουν στη κίνηση αυτήν της φυσιολογικής σπονδυλικής μονάδας και αυτό είναι ένα σημαντικό πλεονέκτημα όπως έχουν αποδείξει έρευνες τόσο στο εργαστήριο όσο και στους ανθρώπους. Ο κινητός πυρήνας της πρόθεσης μιμείται τη λειτουργία του φυσιολογικού πυρήνα του δίσκου και επιτρέπει κίνηση στις μικρές αρθρώσεις πολύ κοντά στην φυσιολογική. Η τοποθέτηση της συσκευής απαιτεί μεγάλη ακρίβεια για την επίτευξη του επιθυμητού αποτελέσματος και γίνεται με πρόσθια προσπέλαση στο κατάλληλο σημείο.
Αρκετές άλλες αντίστοιχες συσκευές βρίσκονται αυτήν την περίοδο σε φάση έρευνας. Διαφέρουν από το δίσκο Charite ως προς την απουσία του κινητού πυρήνα και αντί αυτού έχουν μια κατασκευή που λειτουργεί σαν άρθρωση με τη μορφή ball and socket περίπου όπως η άρθρωση του ισχίου. Μια τέτοια συσκευή είναι το ProDisc, το οποίο αποτελείται από τρία εξαρτήματα. Έχει μια σφαιρικού σχήματος μη κινητή αρθρική επιφάνεια από υψηλού μοριακού βάρους πολυαιθυλένιο που συνδέεται με δύο τελικές πλάκες κοβαλτίου – χρωμίου. Οι τελικές πλάκες συνδέονται με τα σώματα των σπονδύλων και με τη ρύθμιση της υπερκείμενης πλάκας επιτυγχάνεται η σωστή καμπυλότητα. Το ProDisc εμφυτεύθηκε για πρώτη φορά το 1990 και αυτήν την περίοδο είναι υπό διερεύνηση η αποτελεσματικότητά του όταν χρησιμοποιείται σε ένα ή δύο μεσοσπονδύλια διαστήματα με εκφυλισμένο δίσκο.
Κάποιες άλλες συσκευές, που επίσης είναι ακόμη σε ερευνητικό στάδιο, είναι τα σχέδια Maverick Disc και Flexicore Disc. Ο τεχνητός δίσκος Maverick αγκυρώνεται στον πάνω και κάτω σπόνδυλο με προεξοχές που εισέρχονται στα σπονδυλικά σώματα , ο δε Flexicore στις επιφάνειες επαφής με τους άνω και κάτω σπονδύλους έχει επίστρωση τιτανίου και στρώμα βιοενεργού υδροξυαπατίτη για την ενσωμάτωσή του με αυτούς.
Η αρθροπλαστική δίσκου της σπονδυλικής στήλης είναι ακόμη στα σπάργανα και αναμένεται να αναπτυχθεί ιδιαίτερα τις επόμενες δεκαετίες. Απαιτείται εντατική έρευνα ώστε να εξακριβωθεί η χρησιμότητα της ολικής αντικατάστασης του δίσκου και να καθοριστούν τα κριτήρια με τα οποία ένας ασθενής θα εντάσσεται σε αυτό το θεραπευτικό σχήμα. Η τοποθέτηση, επίσης, αυτών των συσκευών πρέπει να είναι ακριβής γιατί επηρεάζεται άμεσα το τελικό αποτέλεσμα και οι τεχνικές προσπέλασης απαιτούν βελτιώσεις.
Καταλήγοντας, η αρθροπλαστική δίσκου της σπονδυλικής στήλης, όπως και η αρθροπλαστική των μικρων σπονδυλικών αρθρώσεων αρθρώσεων έχει μια καθορισμένη διάρκεια ζωής, είτε λόγω της φθοράς των υλικών είτε λόγω ανάπτυξης νόσου των μικρών αρθρώσεων της εκάστοτε σπονδυλικής μονάδας. Το αν μπορεί να γίνει επαναληπτική επέμβαση και τι ακριβώς θα περιλαμβάνει (αφαίρεση της συσκευής ή προσθήκη μιας επιπλέον) είναι ένα μεγάλο θέμα συζήτησης που αναμένουμε να λυθεί στο μέλλον.